肺移植(医療関係の方へ)
| 歴 史 |
|---|
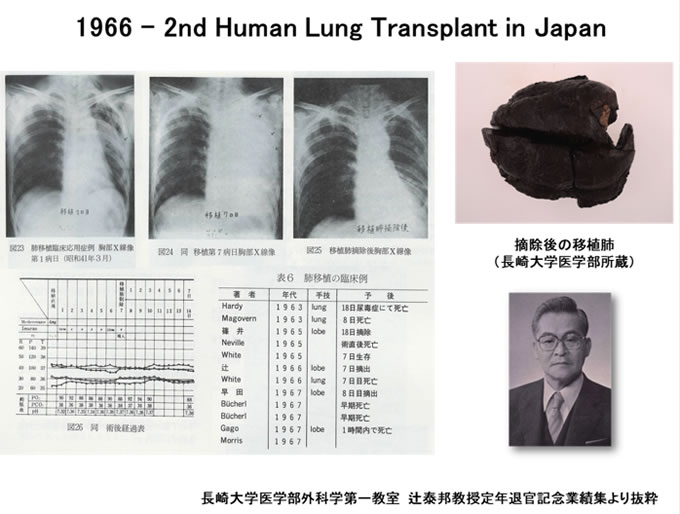
| 2005年5月に脳死肺移植実施施設に認定されました。日本で肺移植を行うことができるのは岡山大学医学部附属病院、京都大学医学部附属病院、大阪大学医学部附属病院、東北大学病院、獨協医科大学病院、福岡大学病院、長崎大学病院、千葉大学医学部附属病院、東京大学医学部附属病院、藤田医科大学病院、名古屋大学医学部付属病院、11施設です。 もともと当科は前身の長崎大学医学部第1外科教室、故辻泰邦教授が1966年(昭和41年)に日本で2例目、世界で6例目の肺移植を行なった施設であり、その後も一貫して肺移植の研究に取り組んで参りました。
|
| 移植の種類 |
|---|
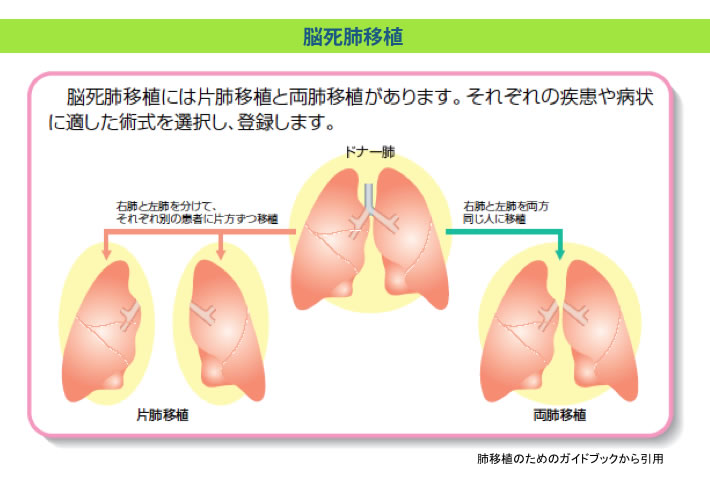
| 脳死移植 脳死状態になられた方の臓器提供に基づく肺移植のことです。ドナーの片肺、または両肺をレシピエント(患者)の片方または両方の肺と入れ替える方法です。2010年の臓器移植法の改正後、脳死ドナーは着実に増加していますが、未だ本邦では欧米諸国と比較して、脳死者からの臓器提供数は非常に限られたものになっています。
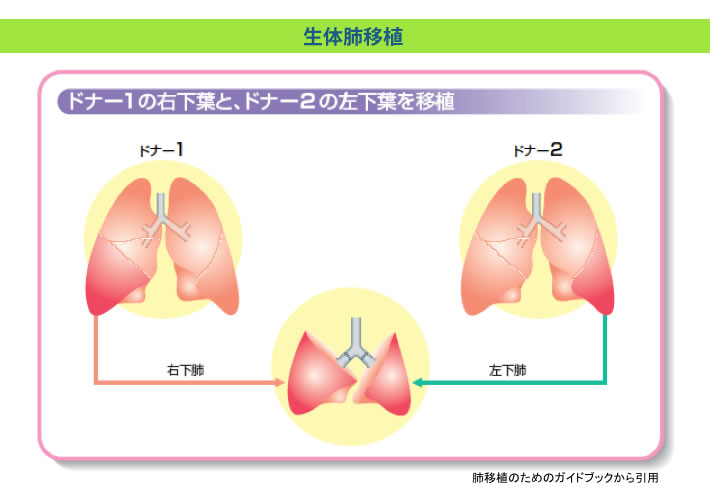
生体移植 原則として健康な二人のドナー(臓器提供者)がそれぞれの肺の一部(右もしくは左の下葉)を提供し、これらをレシピエント(患者)の両肺として移植するものです。頂いた肺を合わせてレシピエントの肺活量のおよそ50%必要となります。
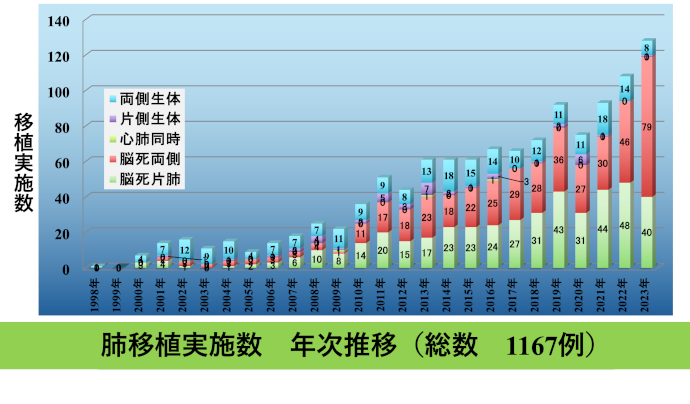
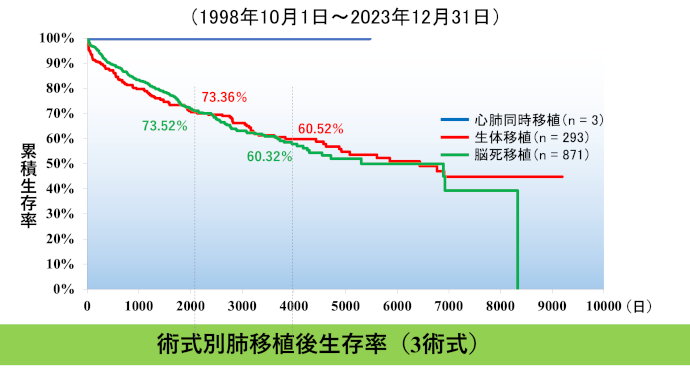
日本の肺移植 グラフに本邦の肺移植実施件数を示します。徐々に移植症例数と脳死移植が増加していますが、合わせて移植を希望される患者さんも増加しており、移植待機中に亡くなられる方も未だ多く見られているのが現状です。本邦の肺移植の成績を示します。欧米のそれと比較しても良好な成績となっています。
当科の実績 2008年4月肺胞蛋白症の43歳女性に対して、ご主人様と弟様をドナーとした、当院初の生体肺移植を実施いたしました。肺胞にタンパク質が蓄積して呼吸不全を起こす、肺胞蛋白症という疾患に対しての肺移植は国内初でありました。術前の患者さんは、大量の酸素投与にも関わらずほぼ寝たきり状態でありましたが、移植後は酸素なしで元気に歩いて退院されました。2024年6月現在、合計26例 脳死肺移植21例(16例片肺、5例両肺)、生体肺葉5例 を経験しており、着実に症例数が増加しております。
肺移植には呼吸器外科をはじめ、心臓外科、消化器外科、麻酔・集中治療科、呼吸器内科、循環器内科、精神科、理学療法士、薬剤師、看護師など数多くのスタッフにより成り立っています。これまでの実績は長崎大学病院の固いチームワークの成果といっても過言ではありません。 研究 基礎研究として、虚血再灌流障害、脱細胞化の研究、再生医療等をテーマに取り組んでおります。 肺メディカルコンサルタント 当科は移植実施施設のみでなく肺メディカルコンサルタント(MC)として近隣病院で脳死ドナーが発生した場合、ドナー肺の管理に積極的に関わることで、臓器提供施設としての役割も果たすようにしています。これまでに県内はもとより佐賀県、熊本県の病院にも派遣されています。さらに長崎大学病院は全国の大学病院の中でも有数の脳死ドナー発生病院となっており、病院一丸となって移植医療の推進に努めております。 肺移植適応条件:さまざまな条件があります
移植症例の検討などは定期的(年4回)に外科、内科、リハビリチームによる院内肺移植カンファランスを開催しています。適応に悩む患者さんがいらっしゃいましたら、どうぞご遠慮なくご相談ください。 日本肺および心肺移植研究会のホームページ(http://www2.idac.tohoku.ac.jp/dep/surg/shinpai/pg183.html)から、認定10施設共通の「肺移植のためのガイドブック」がダウンロードできますので、ご参照ください。
|