2019年、平成最後の年、そして令和元年は教室にとっては大きな前進ができた1年であった。大雨洪水などの自然災害が多く心穏やかでないことも多かったが、年終盤はラグビーのワールドカップ”One team”での日本代表の躍進など盛り上がった年でもあった。
やはり一番の印象は、平成天皇の生前退位による元号の変換であろう。平成から令和に変わったGW中は家内と長野の善光寺でお参りでき、初めての黒部立山を経験できた。
教室としては、まずは1月1日付でテルモ社との共同研究講座「消化器再生医療学講座」を長崎大学医歯薬学研究科の中に設立することができたことが大きかった。本講座はその名の通り紹介の再生医療の開発、臨床応用への展開を研究するための講座であり、現実的には「十二指腸早期癌ESD後の穿孔予防に対する自己筋芽細胞シートの効果」を検証し、腹腔鏡による自己筋芽細胞シートデリバリーデバイスの開発と共に臨床応用に向かうためのプラットホームである。
教室では以前より筋芽細胞シート貼付によるの切除膵液漏予防効果、胃穿孔の治療効果を証明し、論文発表してきた。また、丁度その時期に東京女子医大の岡野教授、大和教授、当院消化器内科中尾教授らと共同で空輸自己口腔粘膜細胞シートによるESD後狭窄予防の臨床研究10例を施行していた。この臨床経験より、経鼻内視鏡などの発達によし発見増加している早期十二指腸癌へのESD後の穿孔に対する緊急手術を減らすことが可能ではないかとの発想に至った。丁度、米国にてコロンビア大の加藤友朗教授から術後フォローをお願いされた福岡の患者さんに早期十二指腸癌が見つかり、ESDするか開腹切除するか議論していたのもきっかけとなった。結局本症例は開腹手術を予定していたが、術当日私が翻意し、poly surgery後の癒着を推測してESDの安全性に掛けて、成功した経験を得ていた。
まずは2017年の第三紀中期計画内での長崎大学重点研究課題学内選考に応募し初期研究資金を得ることとした。当科、消化器内科、形成外科、工学部、大阪大学と組織を構築し、コンペに応募。プレゼン準備を行い、幸い最終3題に選考された。本資金を得ることでブタ用電子内視鏡、大動物腹腔鏡器具などを整備し、ブタ筋芽細胞採取、培養、内科の先生方のブタESDモデルの開発、工学部 山本郁夫教授らとの腹腔鏡での細胞シート運搬・貼付器具の作製に取り掛かった。仮説通りに大動物実験のデータを得ることができたため、テルモ社が条件付き保険償還を得ていた「自己筋が細胞シート:ハートシート」の消化器への応用展開をテルモ社にプレゼンし、今回の共同研究講座の設立に繋がった訳である。勿論、教室の今迄の再生医療、細胞シート研究の実績や、再生医療推進議員の会で事務局をされている冨岡 勉先生、厚労省にて担当部署経験者であった虎島泰洋君らのアドバイスを受けていたのも奏功した。この時期は諸々の研究グラントに応募し、多数涙を呑んでいたことも思い出深い。
新講座の教授に任命された金高賢悟君、助教の丸屋安広君に実務を引き継いでもらい、今後は臨床応用のためのPMDAとの協議、治験のためのAMED大型資金の取得が必要で、患者さんに益することを示し自己筋芽細胞(現在はハートシートだが今後はデュオシート?)の消化器への汎用化につなげて欲しいと祈念している。
「胆管接合物語」
以前より肝細胞シートを用いた再生医療を展開していたが、肝細胞のみで構成されていたため胆汁排泄ルートがない、それによる毒性部室による自己傷害が問題視されていた。そのため胆管培養系の確立を目指し北里 周君、今村一歩君が奮闘してくれたが、正常初代胆管細胞の長期培養に成功せず苦心していた。その後、iPS細胞からの胆管細胞作製、東海大学の紙谷聡先生との共同研究による胎児肝芽細胞からの胆管作製などの案が出たが、実現せず頓挫しかかっていた。私自身もこのプロジェクトの方向性変換の必要性を考え始めていた。そんな時、2017年12月の抄読会でPhDの堺 裕輔君が読んだのが、CLiPの論文で会った。
低分子化合物による肝前駆細胞(Chemically induced liver progenitor cells:CLiP)については、昨年の鐘韻で少し述べたが、3種類の低分子化合物のみで成熟肝細胞を若干幼弱化させCLiPを作成することができる。さらには再培養することにより成熟肝細胞のみならず培地により胆管細胞に分化させ必要量を得ることができる。現在、国立がんセンターから東京医大に移られた落谷教授、渡米中の勝田先生らの素晴らしい成果を共同研究として、共有させてもらった。すぐにPhD堺 裕輔君、大学院生 原 貴信君に短期留学してもらったのも大きかった。その後、研究を重ねた堺 裕輔君、大学院生 黄宇君が何と肝細胞とCLiP由来の胆管を接合することに成功させ、見事肝細胞から胆汁色素を胆管内に排出させることが可能となった。この成果はある薬品会社に持ちかけるとすぐに共同特許出願の段となり、さらに共同研究を続けている。また大学院生の濱田隆志君が佐賀大学 中山功一教授との共同研究で3Dバイオプリンターを用いた線維芽細胞のみで構成された肝外胆管を作成しており、今後肝内胆管と肝外胆管の接合も夢ではなくなった。苦節8年での大きな到達点であった。またCLiPを用いた肝硬変治療のAMED研究が採択され、開始したのも2019年の大きな教室の進歩であった。
「教授誕生、准教授誕生」
上記金高教授の誕生以外に、昨年は准教授であった高槻光寿君が琉球大学第一外科の教授に選任され、7月1日付で沖縄に赴任した。高槻先生とは大変長い時間を手術室でともに切磋琢磨して過ごし、また私が教室の主任となってからは医局長や准教授として教室運営、学生教育、大学院教育にも尽力してくれた。手術の技術は卓越しており、私も手術室で判断に困った際には、必ず高槻君を呼んでいた。彼の教授就任祝賀会でも話したのだが、彼とは兼松隆之前教授の兄弟弟子といった感じで、一緒に成長してきた関係である。今後、沖縄の地で琉球の外科医療、外科医教育を中心となって支えていくことに大変楽しみにしている一人である。彼の真摯な性格、滅私の心意気、ユーモアセンスならば必ずや沖縄の外科医療をまとめ発展させていくことを信じてやまない。しかも丁度年齢的にもdueであり、心身ともに充実している時期の赴任で、教室としてもできる限りの協力をしていく所存である。今後もどんどん斯界のリーダーを輩出いくことができれば、私の職務の望外の楽しみの一つである。
「池辺(石井)絢 追悼集」
昨年の鐘韻でも記載したが、1昨年の夏、教室の太陽、池辺 絢君を失った。この悲劇を乗り越えることはまだできていないが、彼女の教室内での功績、外科医としての足跡を遺す意味で追悼集を一周忌に合わせて刊行した。これは配布するものではなく、私たちの内、教室の中に残すためであったが、その過程では涙が再度流れてくることも多く、大変大きな事業であった。教室の虎島泰洋君、事務の山口かなさんが、実務作業を引き受けてくれて、何とか1周忌に間に合い刊行した。外科医池辺 絢君の姿が、活き活きと蘇ってくるような内容で、教室員、関係者の文集、写真集も含め、作成できたことを誇りに思う。皆の心の中、教室には今でも池辺君の笑顔があり、私たちを見守り、叱咤激励してくれている事を忘れない。
2020年を迎え、私も教授職を拝命し9年目に入った。5年過ぎたところで掲げた5つの目標を達成できるよう、本年も手術し、勉強し、アイデアを出し、教室を引っ張っていきたい。
2018年の事を振り返ると、年頭の“堅”中身が詰まった仕事をしたいとの決意は十分に達成できたか疑問である。2019年1月からのテルモ株式会社との「消化器再生医療学」講座設立、また7月の日本消化器外科学会での新任理事選任等、個人的にも教室としても今後の大きな流れとなる“堅”な仕事はできたと思うが、それ以上に喪失したものが大きかった。各々について詳細を述べて、昨年の述懐、今年の抱負としたい。ちなみに今年の私の一字は“伸”である。
「新講座設立まで」
2019 1.1.付で長崎大学医歯薬学総合研究科の中に「消化器再生医療学講座」を設立することができた。これはテルモ株式会社のR/D出資にて共同研究講座として設立して頂いたものである。同日付で、以前より研究の中心となっていた金高賢悟君が講座教授に、丸屋安広君が助教に就任した。
この研究講座はテルモさんが医療製品として製造されている自己筋芽細胞シートを消化器に使用する可能性を研究する講座であり、すでに大動物実験もほぼ終了し、PMDAと臨床試験への手続きについて面談しているところである。実はここまでの道のりは、兼松隆之教授の時代からの大きな流れの一到達点といっても過言ではない。
1997年教室では生体肝移植を開始したが、同時にバイオ型人工肝臓や肝細胞移植等、細胞を用いた治療の研究を同時並行に行っていた。これは臓器移植が届かない患者さんへの代替医療の可能性のためである。また旧くは故土屋凉一教授時代からの膵島細胞移植の研究もその走りであろう。
その中で冨岡勉先生(議員)の後押しもあり、また少しなりとも細胞を用いた研究をしていたためか、2007年に細胞シートを用いた治療グループ(内閣府スーパー特区構想)に加えて頂き、長崎大学病院にCell Processing Center(CPC)を設立した。当時は「細胞シート、それ何?」であったが、岡野光夫教授が主宰されていた東京女子医大TWINSに大学院生の朝長哲生君に留学してもらい、少しづつ肝細胞に関する研究を広げていった。その中で食道再生医療(治療)に直接かかわる機会を頂き、当時の河野病院長、中尾消化器内科教授のご理解を得て、当時のヒト幹細胞指針に基づき、2013年よりTWISとの細胞輸送による臨床研究10例を安全に施行することができた。この際は続いてTWIS留学中の小林慎一朗君、丸屋君が大和雅之教授の御指導を受け、大活躍してくれた。
教室でも2012年より私が主任を引き継ぎ、細胞シートを用いた研究を肝臓、膵臓、胃、小腸などすべての消化器分野に広げた。その中で偶然、膵切除後の膵液漏防止、胃破裂後の重症化の防止に筋芽細胞シートを用いていたのである。そこで、十二指腸早期癌の患者さんのESD後の穿孔(30-50%)を、予防できないかという発想に至った。十二指腸の特性(膵液、胆汁の影響、壁の薄さ)を考えると、我々が小動物で証明した膵液、消化液にも負けない細胞シート、また血管誘導、治癒促進機転が十分に考えられるもので、心不全治療にも実績のある筋芽細胞シートを選択した。早速ブタの実験を計画し、長崎大学の第3期中期計画 重点研究課題に応募したところ、幸い採択して頂き、2017年4月より大動物研究を開始できた。ブタのESDモデル作りから、消化器内科の大仁田先生、橋口先生らと取り組み、その後、医員の丸屋君、大学院生の松本君らが自己筋芽細胞シートを作製、貼付の実験を繰り返し、効果を十分に確認し、特許も出願できた。また、腹腔鏡での自己筋が細胞シートデリバリーを念頭に、本学工学部 山本郁夫教授、盛永助教とデバイス作製にも取り組み、特許出願している。このような流れの中で、今回テルモ株式会社との共同研究講座設立となった経緯である。心臓領域で実績のある大阪大学の澤教授、宮川教授にはアドバイザーとして、学術協定の元、研究グループに入って頂いている。
つまり試行錯誤の中、多くの方々の御助言、ご協力の元、また多くの偶然から、ここまで来たというのが実情だ。地方大学との共同研究講座設立を御英断頂いたテルモ株式会社、特に鮫島正執行役員、大橋研究員、松村研究員には厚く御礼申し上げたい。本研究の中心は金高教授に移るが、是非、臨床での効果を実証し、再生医療の消化器での役割を広げて欲しいと祈念している。
「働き方改革」
昨年の鐘韻で働き方改革について述べたが、その際はまだどのようにしたらよいのか自分でもよく咀嚼できていなかった。本件に関しては、本年度初めから足立医局長を中心として教室員全体で検討してもらった。
その結果、2018年10月1日から全ての公的行事の開始を8:30とした。つまり火曜日木曜日のカンファレンスの開始を7:30→8:30とし、火曜日は術前カンファのみ、その後外来。木曜日も新患・合併症症例紹介その後、外来とした。また水曜日17:00からのMMカンファも中止した。その代わり、金曜日の朝8:30より抄読会・術後カンファ・MMカンファを施行することとし、金曜日の手術出しを10:00として頂いた。評判は上々の様である。特にポリクリ、クリクラ学生は喜んでいるようだ。
個人的には、起床時間、来院時間は変わらないので、8:30までの間にメイルなどの対応も終わらせ、業者さんの面会も毎日可能となった。難点としては、金曜日に移植等の長い手術ができないようになった事、ハッピーマンデーとも相まって、手術日程の確保が困難な事が挙げられるが何とか今のところこなしている。まだ当直の翌日の休息などは手を付け切れていないが、人員の問題もあり、今後の課題である。
「ガーゼ遺残 と AI研究への発展」
本年4月、数か月前に手術をした患者さんの体内より柄付きガーゼ(いわゆる風呂敷)が発見され、1か月ほど各種委員会、患者対応、今後の対策などの協議に忙殺された。最終的には患者さんには謝罪し、ご理解を得たが、社会に対しての説明責任、公表のため記者会見まで行われた。
ある新聞社は巧妙で、「目の前に置いてある同じ大きさの柄付きガーゼも持って、どこにあったのか示してください」と言われた。一瞬、ひるんだが仕方ないと思い、丸めて「ここら辺に」と示したが否や、各社写真を連射された。上手に誘導にはまった訳である。
本件は死亡事故等ではなく3b事例(再手術)であったため、なんとか乗り越えることができた。また特に術前後の合併症などなかったこと、患者さんにも充分理解して頂いたことも大きかった。病院長をはじめ安全管理担当の尾崎教授、安全管理部の皆さんには本当にお世話になった。ここに重ねて御礼申し上げたい。正々堂々と事に当たり、多勢の理解を得ることができた。
その中で感じたのは、やはり報連相が重要であるということだ。報連相がないとガバナンスと言われても、知らない事には責任の取りようがない。自由にやらせることと、責任を持ちながら自主性を重んじることの両立は非常に難しく、ある意味矛盾しているともいえる。しかし、危機管理的には報連相は非常に大事であることが再確認でき、教室員の自由な活動のためにあえて、報連相は確実にするように再周知している。
また、ピンチをチャンスに変える意味で「手術遺残物スクリーニングアプリ」を企業と作成中である。本件は九州大学の研究シーズの一つとして応募し、採択された。今後の展開が楽しみである。
「AIと外科」
2016年5月号のScience Translational Medicine に衝撃の論文が掲載された。内容は「スマートティッシュ自律ロボット」(STAR:教師付き自律手術)はブタの腸管吻合手技において、外科専門医より優れている。Sci Transl Med. 2016 May 4;8(337):337ra64. との内容であった。吻合のピッチ、バイト、耐圧などである。目の前でSTARに吻合させると、との条件付きであるので、実際の臨床での周囲臓器との関係、呼吸性移動を伴う深部縫合ではない。しかしAIは診断学からと嵩を括っていたが、外科手術にもAIの波が近寄ってきたと感じた瞬間であった。
昨年度、幸い2017年厚生労働研究「臨床研究等ICT基盤構築・人工知能実装」研究事業に応募し、採択された。内容は「ロボット型内視鏡操作支援システムのAIによる高度化と各種医療機器統合インターフェースとしての展開」で、現在2年目の研究期間中である。長崎大学工学部 電気・情報科学部門の喜安千弥教授、柴田裕一郎教授、中央大学の諸麥俊司准教授との共同研究は、外科医の我々にとってとても新鮮で、目から鱗の発見が多い。現在、AIを用いたナビゲーション手術、ロボットへの情報伝達を試作中である。
教室では、以前より「一人腹腔鏡外科手術システム」の開発に工学部と取り組んできた。これはAI ではないが、現在中央大学の諸麥俊司准教授らが開発された「咬筋による医療用具操作システム」を鏡視下手術に応用したもので、術者が自在に腹腔鏡を操作するシステムである。離島など外科医の人員制限がある場合に役に立つと考えている。この開発研究は文科省科学研究課題に採択され、医工連携にてシステムの改善を繰り返してきた。現在はブタモデルを用いた胆嚢摘出手術にまで使用可能となっている。
しかし、ロボットがAIによる判断を用いて学習し、自律して手術を行うには到底至っていない。所詮Da Vinci等の現存のシステムは、ヒトが操作するロボットで自律性はない。各患者は、体形、血管走行、臓器の位置、蠕動運動など違いが多すぎる。また手術中は術野が大きく変化、展開するため術野への情報プロジェクションも現況困難である。最終的には、術前に手術予定の患者さんのCT等ですべての情報を入力し、virtual reality患者を作成。そのVR患者をまずAIに認識させ、最適手術シミュレーションを実施し、外科医が確認する。そして本番では、外科医を介すことなく、AIシステムが術前シミュレーション通りに、腕を振るうことになるのである。本当にできるのであろうか?
2012年元日に教授の発令を受け、丸10年が経過した。
当初は20年は何とも長いなと感じていたが、10年経ってしまうとあっという間であったという印象である。ただ、大変年を取ったというのも実感である。実際、膝も痛めたし、副鼻腔炎の手術も受け、内服薬も以前より倍に増えた。また斯界でも私より下の学年の教授も続々増えてきた。
この5年間の私の個人としての目標は、1.教室員に手術手技、コンセプトを教え、また新しい手技を導入する環境を作ること。2.学会役員活動を精力的に行い、社会からの信用を得ること であった。40代後半から50代前半であり体力、気力も自信があったため、上の2点に尽力すると決めていた。また手術をしてかつ外を走り回る仕事は、50代後半からでは遅いのではないかと考えた。幸い手術も10年間で1723例(執刀504例)入ることができ、消化管、肝膵ロボット手術などの新規高難度手術も導入、肝移植300例到達、膵移植も軌道に乗せることができた。直近5年間は医学部の幹部、病院の幹部のお誘いは一切断って、上記2点に的を絞って活動した。
一方この5年間の間に医療事故、若手教室員の急逝、入局員の減少など心を痛め、自信を失うことも多かったが何とか乗り越えた。教室員が活き活きと末永く外科医として活動できるよう、私としても時代に併せて変革を行ってきたつもりである。朝カンファの開始時間を遅くし、夕カンファの中止など。COVID-19禍も相まって幸いオンラインシステムが充実してきたため、学会理事・委員会活動が移動なしで同日に複数可能となり、手術も入れるようになった。また学会予行もオンライン化した。そして2021年4月からは中尾病院長のご高配で満を持して、副病院長に復帰させて頂いた。働き方改革のためか病院運営会議の頻度も減って、時間も短縮されており、意外と手術もまだまだできている。
最初の5年間の振り返りの際に作成した「Quinquennial Report 2012.1-2016.12」では、資料を基に外部委員に外部評価をお願いした(当時の河野茂副学長、下川功医学部長、前村浩司副病院長、市田隆文外部委員、学生代表の白鬚君)。詳細は同門会誌に譲るが、内向きの組織にならないように、5年間の目標を立てて邁進してきたつもりである。1.外科学指導者の輩出、2.再生医療のさらなる臨床応用、3.小腸移植プログラムの確立、 4.AIの外科手術への応用、5.主要学会役員の輩出、6.各領域の外科専門医数の倍増。さてどのくらい達成できたのか?「Quinquennial Report 2017.1-2021.12」にて検証したい。
2017年は年頭より積極的に諸々の動きを行った。内容は下に示すが、2018年は地に足を付けて実のある仕事をしたいと思う。漢字1字で示すなら堅、英語で言えばSolidという意味で、今後のためにがっしりとした中身のある内容を考えていきたい。東京オリンピックの年には教室が大ブレイクできるように舵をきって行きたい。
先日、5周年の仕事をまとめた業績集Quinquennial Reportを上梓し、全国の施設、OBの皆さまにお届けした。内容は誌に譲るが、教室員全員で臨床、手術、研究、教育と、全力で楽しみながら取り組んできた証である。また、業績集では目立たせなかったが、「教室初の海外、台湾への医局旅行」、「医局野球二連覇」、「全国外科学会クイズ大会3位」などの福利厚生にも力を入れた。なんでも「折角やるなら楽しんで一生懸命やるしかない」の精神である。現在就任7年目が始まったが、やっと最初の5年間の力の蓄えが活きてきている。本年は再生医療に関する学内の大きな研究費、またAI手術器具に関する厚労研究も採択を得ることができ、空振り続きから脱することができた。また、最初の5年間は中央アジアでの手術支援を中心に国際協力を行ったが、次の5年も教室員と世界で活躍したい。
2017年4月18日より、熱研の平山謙二教授との共同研究で南米ボリビアの首都ラパスへ教室の足立智彦助教、小林慎一朗助教と出向いた。食道・直腸などの巨大化症の原因となるシャーガス病の研究である。黄熱病の予防接種を終え、LA、マイアミ経由でラパスに入ったが問題はその高度だ。3,500m。富士山登山で強度の頭痛、嘔吐を経験した私はダイアモックス、デカドロンを予防内服し、当地に到着した。実際ゆっくり動かないと息が上がるし、部屋の酸素ボンベを吸うと世界が戻る。このような環境の中、南米消化器病学会で肝移植について講演を行った。 旧第一外科出身の西沢Juan先生が通訳を含め、様々な世話をして下さった。学会後にはPTCDを依頼され、透視下でデモンストレーションを行った。PD手術を頼まれたが、断って良かったと思った。ディスカッションでは日常的に大腸・食道の拡張症例が多く存在し、我々の消化管運動の調査が今後施行できることを確認した。
高山病はあまり問題にならなかったが、昼食で食べた骨髄?に見事に当たり、嘔吐下痢症となってしまった。薬物療法では回復せず輸液療法となり、空いていたICUに入院となった。ラパス在住のJICAの皆さんにおにぎり、味噌汁を差し入れて頂き、徐々に回復し無事帰国することができた。この場を借りて深く御礼申し上げたい。今後の研究の展開も期待している。
2016年末、定例の木曜7:30からの論文抄読会で、研究を担当PhDの堺助教が興味深い論文を読んだ。内容は、成熟した肝細胞に化学的な刺激を与えることにより、肝細胞、胆管細胞どちらにも再分化しうる細胞を惹起することができるというもの。何となくSTAP細胞っぽいがPS、iPS細胞のように多能性幹細胞まで戻るのではなく、若干若返るのみ。再現性もありそうで、CLIP細胞と名付けられていた。これには物凄く驚いた。我々が目指している肝組織体を作成するには胆管細胞が必要であるが、成熟胆管からは分離培養が3年かけても不可能であり、この時期は壁にぶつかっていた。
すぐに九大別府の三森教授にお願いし、論文を出していた国立がんセンターの落谷教授に連絡をつけ、堺助教、日髙医局長と国立がんセンターに乗り込んだ。国の先頭を走っているラボであるため、既に共同研究先は決まっているかと思っていたが、胆管細胞CLIPは共同研究をされておらず一番乗りであったようだ。First come, first serve.といわれ共同研究が始まった。2月には堺助教と大学院生の原君を1ヶ月国内留学させ、研究が進んでいる。
一方、肝外胆管の作成も喫緊の課題であった。この部分は曽山助教が担当し、堺助教と旧知の東海大学の紙谷准教授に御指導を仰ぎ、胎児肝芽細胞を使い、佐賀大学の中山功一教授の3Dプリンターの技術も共同研究させて頂き、実験を進めている。この5年間で教室員とここまで来たが、次の5年間ですべきことが見えてきた。大学の外科学教室の研究としては、十分に楽しく未来のあるものができている。5年後、本研究がどこまで成果を上げているのか今から楽しみである。
2012年10月から2016年10月の4年間、副病院長を務めた。教室も若く、土台を作る時期であったため躊躇したが、自己の啓発が教室のためにもなるかと考え直し、引き受けた。当時の病院運営メンバーは河野病院長、丸野事務部長、安岡補佐、前村、中尾、宮崎各教授の面々。当初は先進医療担当、その後は研究、教育担当となり、病院内の入院システム改善(現在のベッドコントロール)、後方支援強化(パートナーシップ)などに関わった。毎週月曜午後の病院運営会議、2週に一回水曜日の教授会と、我々の手術日と重なりバランスに苦慮したが、教室員、秘書の草野君の協力を得て何とか終えることができた。大学病院の存在意義を考えながら務めたつもりである。丁度、特定共同指導にも関わることができた。今は退任したため、自分の好きな手術、診療、研究、教育に時間を使うことができるようになった。2期目のこの5年間は若さに任せてぐいぐいと進めていく所存である。
最近の働き方改革について考えることが多い。少子高齢化のため生産年齢人口が減少し、現在4人に1人が高齢者となっている。政府は、外国人、女性、AI等の積極的社会進出を推進し、局面の打開を考えている様子。以前土曜日のMMカンファを大学内のワークライフバランスセンターから指導され、水曜日夕に移動させたのは数年前ご報告した通りであるが、確実に外科領域にも様々プレッシャーが迫ってきている。思い起こすとアメリカでは外科レジデントは朝5時半に来ていたし、フェローも6時半、アテンディングも7時半に来て、手術前に回診していた。現在もそのようである。日本と違うのは夕方帰宅するのが17:30、で引き継ぎ、当直体制が確立し、当直翌日は休みとなっていることだけである。しかし昨今の働き方改革ではすべての職種で勤務時間も9時17時半が望ましいようだ。電子カルテのログイン時間でチェックされるとの事。
実際、現在の我々にシミュレーションしてみよう。例えば、我々は月水金手術日のため、手術出しが8:30となっている。長い手術、例えば移植、PD、肝切、食道などは8:00出しである。これを外科医9時出勤可能とするためには麻酔科、病棟を含め、周辺での話し合いが必要となる。経営のため縦並びに手術を入れることを求められており、我々の領域の手術は17:30以降にずれ込むことも多い。途中で当直に手術を変わるのは無理である。
次にカンファランス。例えば火曜日に7:30から術前術後カンファランスを行っているが、10時から外来を入れているため、2時間半で終了せねばならない。しかも学生教育、教室員教育を兼ねているため、適当にはできない。最近は1週間の症例数が15-20例程あるため、1例5分-10分としても15例で75 分-150分かかる計算となる。術後報告も教育には重要であるため、1例3分としても3×15例で45分かかる。約100分+45分、つまり145分=2時間25分となる。これを9時から開始とするならば、術後のみ9時から、術前は手術のない火木のPMとなるが、大学は如何せん薄給のため、火木あるいは金曜日のPM、教員はアルバイトに出かける。特にsingle incomeの教室員は先立つものがないと家庭生活、仕事がままならない。月水金PMはどうか?長時間手術が多い当教室は15-16時以降に手術が終了することも多い。また以前は3時間程で終了していた消化管手術も、今は鏡視下手術全盛のため、長時間かかってしまう。つまり9-17時内に全てを不足なく終了するのは不可能に近い。
ワークライフバランス先進国オランダはどうだったか?記憶をたどってみた。オランダの特長はパート勤務でも常勤と同等の給料、保険、年金が頂ける。いわゆる福祉が充実している。一方税金が高い。消費税21%、所得税最大52%と高額だ。次に症例数。彼らは完全集約型である。つまり高難度手術は国で決めた数か所のセンターでしか行わない。例えば肝移植は国内3施設、その内、小児は1施設と決められている。例えば肝胆膵癌の手術も私が勤務していたUMCGは、週4日手術日であったが、たとえ膵癌でも順番に待たせる。平気で3ヶ月も。つまり1週間の予定手術数を制限固定してしまうのである。そうすれば、手術前術後カンファの時間も限定され、スムーズに時間が使えるはずである。それが本院で、あるいは日本で可能か?病院からは外科は収益が大きいので手術数を増やすように言われている。オランダのように集約化していない日本では当院で手術できないものは他院に移るだけであろう。土曜日も使えない。困った…つまり今の形態では教室員のワークライフバランスを保つことができず、管理者失格である。極論的には人員を増やすか、ノルマを減らすか二つに一つである。
他方、実際教室各々の立場で皆がワークライフバランスを保ちたいと思っているのだろうか?外科に入局し、時間を惜しんで修業したいと思っていないか。またそういう時期は必要ではないか。実際、修行中、修行前の外科医もW/Lバランスを気にしているのだろうか?アメリカ、オランダ外科医も一緒で、人生の「ある時期」は一生懸命修行してスキルを身につけたいと言っていた。日本と違うのは滅私し頑張った後には、高収入、高栄誉などが保証されている。つまりトンネルの先に光が見えているのである。丁度上のような事を考えていた際、豪州ブリスベンで長きにわたり渡り肝移植を執り行われたSteve Lynch教授が講演に来られた。ある教室員がどうすれば先生の様にgreat surgeonになれるのかと問うた。彼の答えは「No.1. Work hard, No.2. Work hard, No.3. Have a spouse who allow you to work hard」との答えであった。「人が伸びる時は階段状に伸びるのではない。ある時期まで緩やかで、ある時急峻に伸びる」という。つまり、ある時期まではしっかり知識、技術、経験を積み上げることだと。特殊な領域の外科医の意見ではあるが、今後もじっくりシステム論も含めて考えてみたい。
2011年10月にある食事会に長崎大学工学部 石松隆和教授が同席され、楽しく歓談した。その際、何か困ったことがあれば相談に乗りますよという言葉を頂いた。2012年1月、教授として着任後、早速教室員と本学工学部の石松教授室を訪ね、当時の諸麥准教授と伴に、手術器具の欠点などを話した。その内の一つに小児外科の腹腔鏡下鼡径ヘルニア根治術の治療に用いる針状の手術器具について、何とかカバーを付けて針から体を守ることができないかという課題があり、ビデオを見せながら話した。臨床の症例カンファランスにて「このような器具があれば良いのではないか?」と問いかけたが、当時の担当者からは「そのようなものがなくても、自分は上手くできるから不要です」と片づけられたものである。売られている物のみで手術をすることに慣れている我々としては、新しい物を作るイメージが湧かず困っていたため、聞いてもらえる機会を得たことすら新鮮であった。その後、諸麥先生に試作品を作ってもらい、改良を重ねた。
完成したプロトタイプを倫理委員会に承認して頂き、10例の臨床研究を行った。そして特許を申請、出願した。出願作業も慣れておらず、本学の知財管理課の方々と相談しながら進めていった。出願後は晴れて学会発表、論文発表も可能となった。次に実際の製品化を考えて頂ける企業探しである。まずはLPEC針を販売している会社にお願いしたが、他の同様な器具を開発中らしく丁重に断られた。途方に暮れ、諦めかけていた頃、ある研究会である器具を作品化されていた発表を聞き、ダメ元でその企業にあたってみることとした。すると検討してくださるとのこと。その後はその企業の方々と会議を繰り返し、粘り強く交渉した。最終的に製品化の方向で決定し、同時期に特許も認可された。その企業にライセンスを購入して頂いた。今後も役に立つ手術器具を世に出していきたい。幸い昨年「AIを用いた腹腔鏡器具の開発」の厚労科学研究費を獲得できたので、時流に乗って進めていく所存である。
最後に、Quinquennial Reportにも書いたが、第一コーナーまでの5年間でできたこと、また今後の5年間でやり遂げたいことを列挙し、本年の鐘韻原稿としたい。教室の大学内評価としては、私が全学教員1060人中教育3位、研究2位、国際化15位、地域・社会貢献7位、外部資金8位であったので、これがそのまま教室の評価である。教室の教員のみならず、医員、修練医、研究室、補助員みんなで全力投球した結果であり、謹んで受け止めたい。
- 食道再生医療(細胞シート) ヒト幹での臨床応用10例
- 膵臓移植・膵島移植施設認定取得
- 肥満外科立ち上げ、脳死肝移植の発展(本邦初のHIV/HCV重複感染者に対するDDLT、九州初の肝腎同時DDLT)、Da Vinci導入
- Acute care surgeryのシステム整備(腹部外傷non responderの救命率向上)
- 外科手術での国際貢献(カザフスタン、ジョージア、ミャンマー)
- 化学療法班の設立と臨床試験登録システム
- 大動物ブタ実験再開(再生医療)
- 医工連携特許出願1件
- 永田康浩教授、林田直美教授の誕生
-
外科学指導者の輩出
- 再生医療のさらなる臨床応用
- 小腸移植プログラムの確立
- AIの外科手術への応用
- 主要学会役員の輩出
- 各領域の外科専門医数の倍増
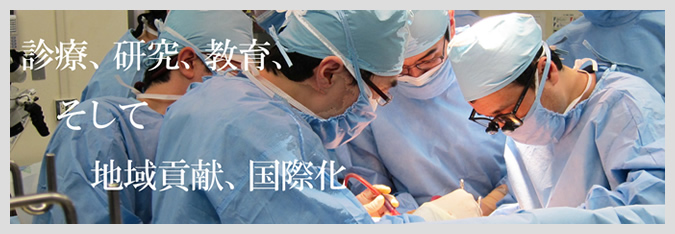
私が移植・消化器外科の責任者に任命されて5年目を迎えました。
この4年間でいろいろな事にチャレンジしてきましたが、まだまだ新しい外科治療にチャレンジしていく所存です。どうぞ元気のある若者達、ご参集を。外科手術は勿論の事、他の方面でもいろいろな経験をしてもらいます。皆さんの力を結集して、大きな仕事をしたいと思っています。
外科領域の専門医制度も変革期を迎えております。元来、外科学会が主導する外科専門医制度は非常に整備され、その必要経験手術数、論文学会参加業績、なども他国の外科専門医制度と比べても十分誇れるものと思います。
まずは後期研修中に十分な症例を経験し、この外科学会専門医を取得することを目指します。その後、2階建ての部分、つまり消化器外科専門医、心臓血管外科専門医、呼吸器外科専門医、小児外科専門医と自分の専門に特化していきます。
次に私たちの教室では、主に消化器外科専門医を取得することを目指します。つまり上部消化管、下部消化管、肝胆膵外科すべてを経験し、消化器外科医として社会に認められ、患者治療に貢献できるように育てていきます。
例えば最初からPDができる訳ではなく、胃の手術を覚え、腸の手術を覚え、再建できるようになってからやっとPDができるようになる訳です。私も今でも胃の手術が一番得意です。
現在の3階の部分、つまり肝胆膵外科高度技能専門医、内視鏡外科技術認定医、移植認定医などは、まずは消化器外科専門医が必須です。特に長崎では離島を含めた地域医療に貢献する必要がありますが、まずはこの1階、2階の部分で専門医を取得する事が社会に認められた医師として活動できるようになると思います。まずは幅広く勉強し、体験し、判断力、技量を付けましょう。また乳腺・内分泌外科、小児外科を希望の先生は、専門性を極めることができるよう教室、関連病院、留学先で育てていきたいと思います。きちんと責任をもって観ていきます。
私の経験から言うと、自分が外科医として目標とする先輩を見つけ、じっと真似をすることが早道と思います。私も今まで数人の先輩に憧れ、そうなりたいと願い、手術力、判断力、解析力を磨いてきたつもりです。この病院で働きたいからとか、楽をしたいからとかいう話と別次元の事です。折角外科医になったのですから一流を目指しましょう。その道の達人を目指す。特に若いうちは脇目も振らず邁進する時期も必要です。そこまでやってやっと二流になれるのではないでしょうか。最初から二流を目指しては三流にしかなれないと思います。私は、外科学を本気で考え、世界レベルの仕事ができる一流の環境を提供したいと願っています。
平成24年1月1日付けで長崎大学大学院 移植・消化器外科(第二外科)の第6代教授に就任いたしました。どうぞ宜しくお願い致します。
移植・消化器外科(第二外科)は、昭和9年に第一外科と第二外科が誕生して以来、78年の歴史があり、その間、古屋野宏平教授、辻村秀夫教授、平井 孝教授、土屋凉一教授、兼松隆之教授と、歴代の5教授が教室を発展させてこられました。私はこの深い伝統を受け継ぎ、さらに現代社会のニーズに合った形に変化、発展させることができるよう、若い力で教室を引っ張っていきます。
私は平成4年長崎大学卒で現在44歳と、全国大学の外科責任者の中でも若い部類だと思います。経験、知識、スキルは年長の教授方々には劣るかもしれませんが、外科学に対する情熱、志、覚悟、体力は負けません。手術でもまだまだ先頭に立って、牽引する所存でございます。教室、大飛躍の準備は十分にできております。
大学病院で高難度手術、先進医療を施行することはいまや当然の使命であります。患者さんに寄り添い、患者さんから学び、患者さんの役に立つ研究をし、新しい情報をどんどん発信し、長崎が世界からの注目され、ヒトが集まるようにすることが、大学病院で奉職している我々の使命と考えます。
文頭の教室訓を胸に日々の診療・研究・教育のみならず、地域貢献・国際化を考えていきたいと思います。現在の患者さんはもちろん、未来の患者さんにも役に立つ外科治療を手掛けようではありませんか。


![]()
![]()


